Pneumonia, meningite e endocardite por Staphylococcus aureus em paciente vivendo com HIV/aids
DOI:
https://doi.org/10.5935/2764-734X.e20250664Palavras-chave:
Staphylococcus Aureus Resistente À Meticilina, Pneumonia, Meningite Bacteriana, Endocardite Bacteriana, Aids, Relato De CasoResumo
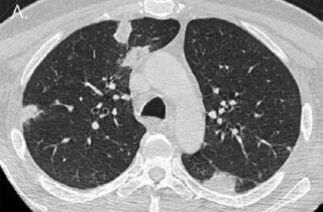
As infecções invasivas por Staphylococcus aureus, especialmente as causadas por cepas resistentes à meticilina (MRSA), representam um importante desafio clínico, sobretudo em indivíduos imunocomprometidos. Pacientes vivendo com HIV/aids apresentam risco aumentado de colonização e infecção por MRSA com potenciais apresentações clínicas graves e multissistêmicas. Este relato descreve o caso de um homem de 43 anos que, a partir de lesões cutâneas, evoluiu com quadro sistêmico grave de pneumonia, meningite e endocardite infecciosa causadas por MRSA. O paciente foi tratado com antibioticoterapia prolongada e obteve desfecho favorável após dois meses de internação.
Downloads
Referências
Utay NS, Roque A, Timmer JK, Morcock DR, DeLeage C, Somasunderam A, et al. MRSA Infections in HIV-Infected People Are Associated with Decreased MRSA-Specific Th1 Immunity. PLoS Pathog. 2016 Apr 19;12(4):e1005580. DOI: 10.1371/journal.ppat.1005580
Nguyen MH, Kauffman CA, Goodman RP, Squier C, Arbeit RD, Singh N, et al. Nasal carriage of and infection with Staphylococcus aureus in HIV-infected patients. Ann Intern Med. 1999 Feb 2;130(3):221–5. DOI: 10.7326/0003-4819-130-3-199902020-00026
Sabbagh P, Riahi SM, Gamble HR, Rostami A. The global and regional prevalence, burden, and risk factors for methicillin-resistant Staphylococcus aureus colonization in HIV-infected people: A systematic review and meta-analysis. Am J Infect Control. 2019 Mar;47(3):323–33. DOI: 10.1016/j.ajic.2018.06.023
Cole J, Popovich K. Impact of community-associated methicillin resistant Staphylococcus aureus on HIV-infected patients. Curr HIV/AIDS Rep. 2013 Sep;10(3):244–53. DOI: 10.1007/s11904-013-0161-0
Ferreira DC, Silva GR, Cavalcante FS, Carmo FL, Fernandes LA, Moreira S, et al. Methicillin-resistant Staphylococcus aureus in HIV patients: risk factors associated with colonization and/or infection and methods for characterization of isolates – a systematic review. Clinics (Sao Paulo). 2014 Nov;69(11):770–6. DOI: 10.6061/clinics/2014(11)11
Liesenborghs L, Verhamme P, Vanassche T. Staphylococcus aureus, master manipulator of the human hemostatic system. J Thromb Haemost. 2018 Mar;16(3):441–54. DOI: 10.1111/jth.13928
Singh V, Phukan UJ. Interaction of host and Staphylococcus aureus protease-system regulates virulence and pathogenicity. Med Microbiol Immunol. 2019 Oct;208(5):585–607. DOI: 10.1007/s00430-018-0573-y
Yang C, Robledo-Avila FH, Partida-Sanchez S, Montgomery CP. α-Hemolysin-mediated endothelial injury contributes to the development of Staphylococcus aureus-induced dermonecrosis. Infect Immun. 2024 Aug;92(8):e0013324. DOI: 10.1128/iai.00133-24
Chandler DJ, Walker SL. HIV and skin infections. Clin Dermatol. 2024 Mar/Apr;42(2):155–68. DOI: 10.1016/j.clindermatol.2023.12.005
Takigawa Y, Fujiwara K, Saito T, Nakasuka T, Ozeki T, Okawa S, et al. Rapidly Progressive Multiple Cavity Formation in Necrotizing Pneumonia Caused by Community-acquired Methicillin-resistant Staphylococcus aureus positive for the Panton-Valentine Leucocidin Gene. Intern Med. 2019 Mar;58(5):685–91. DOI: 10.2169/internalmedicine.1454-18
Myint T, Leedy N, Villacorta Cari E, Wheat LJ. HIV-Associated Histoplasmosis: Current Perspectives. HIV AIDS (Auckl). 2020 Mar 19;12:113–25. DOI: 10.2147/HIV.S185631
Delgado V, Marsan NA, Waha S, Bonaros N, Brida M, Burri H, et al. 2023 ESC Guidelines for the management of endocarditis. Eur Heart J. 2023;44(39):3948–4042. DOI: 10.1093/eurheartj/ehad193
Rivera K, Viles D, Zielonka M, Izurieta C, Martínez TR, Menéndez D. Austrian syndrome: Resurgence of an old and deadly triad. J Intensive Med. 2023 Sep;4(2):261–4. DOI: 10.1016/j.jointm.2023.06.006
Pandey N, Khan Y, Okobi T, Uhomoibhi D, Abolurin A, Akinlabi OA, et al. Austrian Syndrome: The Forgotten Triad of a Complex Condition in an Antibiotic Era. Cureus. 2022 Dec;14(12):e32106. DOI: 10.7759/cureus.32106
Austrian R. The syndrome of pneumococcal endocarditis, meningitis and rupture of the aortic valve. Trans Am Clin Climatol Assoc. 1956–1957;68:40–7; discussion 48–50.
Downloads
Publicado
Como Citar
Edição
Seção
Licença
Copyright (c) 2025 Infectologia em Evidência

Este trabalho está licenciado sob uma licença Creative Commons Attribution 4.0 International License.
Todos os usuários podem ler, baixar, compartilhar e adaptar esta produção científica livremente para quaisquer fins (mesmo que comerciais), desde que seja dado o devido crédito aos autores e à publicação original e que qualquer alteração seja devidamente indicada.
> Ética
Todos os artigos publicados na Revista gozam de uma aprovação ética do Sistema Nacional de Ética em Pesquisa (antigo sistema CEP/CONEP) com base na Lei Federal 14.874/24 e outras regulamentações específicas brasileiras ou documento semelhante atestando a ciência e autorização por parte da instituição de origem no caso de trabalhos estrangeiros.
Os autores declaram não haver nenhum tipo de patrocínio ou conflito de interesses, salvo indicação em contrário no corpo do artigo.
Vale ressaltar que os relatos de caso são um valioso recurso de aprendizado para a comunidade científica, mas não devem ser utilizados isoladamente para guiar opções diagnósticas ou terapêuticas na prática clínica ou em políticas de saúde.
















